Introducción
Las hernias de Spiegel son hernias ventrales primarias causadas por un defecto en la aponeurosis de Spiegel, compuesta por la aponeurosis del músculo transverso del abdomen y las aponeurosis del músculo oblicuo interno. Los bordes de la aponeurosis de Spiegel están limitados por el músculo recto medialmente y la línea semilunar lateralmente. Estas hernias ocurren con mayor frecuencia en el área ubicada por debajo del ombligo hasta el plano interespinal, que se encuentra entre las espinas ilíacas anteriores superiores derecha e izquierda y se conoce comúnmente como el “cinturón de hernia de Spiegel” 1.
Aunque las hernias de Spiegel son raras, representan entre el 0,1 % y el 2 % de todas las hernias de la pared abdominal. Su diagnóstico ha aumentado debido a los avances tecnológicos en imágenes y la detección incidental durante la laparoscopia. Estas hernias suelen manifestarse en la sexta y séptima década de la vida y afectan por igual a ambos sexos. Aproximadamente el 50 % de los pacientes con hernias de Spiegel tienen antecedentes de cirugía abdominal previa, ya sea laparotomía o laparoscopia. Otros factores que se han relacionado con el desarrollo de estas hernias incluyen la alteración en la distensibilidad de la pared abdominal y el aumento de la presión intraabdominal debido a obesidad mórbida, embarazos múltiples, agrandamiento prostático, enfermedad pulmonar crónica y pérdida rápida de peso en pacientes obesos 2.
El dolor es el síntoma inicial más común en las hernias de Spiegel. El defecto fascial se encuentra enmascarado por la aponeurosis del músculo oblicuo externo intacta que lo recubre, lo que dificulta su detección mediante el examen físico. Además, cuando se presenta una masa palpable, puede asemejarse a un lipoma en la pared abdominal 3. Aunque las imágenes abdominales pueden ser útiles, la presencia de molestias abdominales inusuales en la ubicación anatómica adecuada debe generar sospecha de una hernia de Spiegel. Más del 50 % de las hernias de Spiegel se diagnostican durante la cirugía y aproximadamente del 20 al 30 % de los pacientes requieren manejo quirúrgico de urgencia.
Se presenta el caso de un paciente con hernia de Spiegel complicada en el distrito de Barranquilla, Colombia.
Presentación del caso
Hombre de 26 años, con antecedente quirúrgico de apendicectomía, presenta un cuadro clínico de aproximadamente dos días de evolución. Se caracteriza por dolor en flanco derecho, fosa iliaca derecha e hipogastrio, con una intensidad de 10/10 en la escala análoga del dolor. Además, experimenta ausencia de deposiciones, náuseas y quince episodios de vómitos con contenido alimenticio. El registro febril no está cuantificado.
Durante la exploración física, se encuentra un abdomen doloroso a la palpación en el hemiabdomen inferior, sin signos de irritación peritoneal. Se identifica una masa palpable en la fosa ilíaca derecha que se extiende hasta el flanco derecho, con dimensiones aproximadas de 10 x 8 cm. Esta masa presenta una consistencia pétrea y es muy dolorosa a la palpación, encontrándose adherida a planos profundos.
Se procede a realizar una valoración inicial con una serie de abdomen agudo, en la cual los Rayos X evidencian niveles hidroaéreos en los flancos del abdomen en bipedestación (Figura 1). A pesar de la presencia de gas distal, se realiza una ecografía de abdomen total que revela una imagen en la fosa iliaca derecha con ecogenicidad mixta, predominio líquido y medidas de 76,6 x 52,2 milímetros, con un volumen de 138,0 centímetros cúbicos, compatible con obstrucción intestinal en este nivel.
Figura 1
Rx de abdomen en bipedestación que evidencia niveles hidroaéreos en flancos y fosa ilíaca derecha. Fuente: archivos del caso.
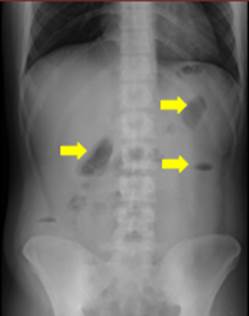
Considerando los hallazgos clínicos y paraclínicos, se plantea como diagnóstico inicial un plastrón apendicular secundario a apendicitis del muñón. Esto se basa en el cuadro clínico de inicio agudo y el antecedente de apendicectomía. No obstante, para un diagnóstico diferencial más preciso, se decide solicitar una Tomografía Axial Computarizada (TAC) de abdomen contrastado.
La tomografía computada de abdomen reveló la protrusión de asas delgadas a través de un defecto en la línea de Spiegel. Además, se observa la presencia de un absceso paraherniario (Figura 2). Debido a estos hallazgos, se dispuso el traslado inmediato a quirófano para llevar a cabo la reducción, cierre del defecto herniario y drenaje de la colección.
Figura 2
Tomografía de abdomen contrastado que evidencia defecto de pared abdominal paramediano compatible con hernia de Spiegel, con contenido de asas intestinales delgadas en su interior y nivel hidroaéreo. Fuente: archivos del caso.
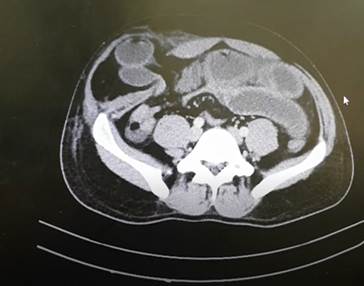
Se llevó a cabo una laparotomía exploratoria, durante la cual se identificó una hernia de Spiegel con contenido de asa de intestino delgado estrangulado a 2,9 milímetros de la válvula ileocecal. Se observó una perforación antimesentérica y omento mayor trombosado. Se procedió a la resección y anastomosis de estas estructuras utilizando sutura mecánica, además de realizar una omentectomía parcial.
Todos estos procedimientos se llevaron a cabo dentro de un defecto herniario de aproximadamente 4x4 centímetros, con la presencia de una colección purulenta en el interior del saco herniario, que alcanzó aproximadamente 200 centímetros cúbicos (Figura 3).
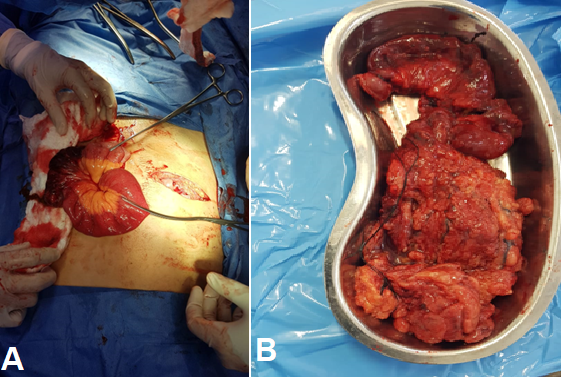
Figura 3
A. Exposición de segmento intestinal necrótico contenido en saco herniario de hernia de Spiegel con clampeo distal y proximal para posterior resección (abordaje transversal en fosa ilíaca derecha). B. Segmento intestinal resecado de características necróticas y omentectomía parcial por segmento de omento mayor trombosado. Fuente: archivos del caso.
Después del procedimiento quirúrgico, el paciente experimentó una adecuada evolución clínica en el postoperatorio inmediato, con un seguimiento riguroso de su estado hemodinámico durante las primeras 72 horas. Se implementaron protocolos y se mantuvo un estricto monitoreo del débito por el drenaje abdominal, el cual no presentó características purulentas durante el período postoperatorio inmediato y en el seguimiento intrahospitalario a largo plazo.
El paciente cumplió de manera satisfactoria con la vigilancia intrahospitalaria y el período de manejo antibiótico sin evidencia clínica o paraclínica de respuesta inflamatoria sistémica. Como resultado, se le concedió el egreso hospitalario al cuarto día con recomendaciones y signos de alarma, además de un plan de seguimiento mediante consulta externa programada para los 15 días.
Discusión y conclusiones
El diagnóstico de la hernia de Spiegel requiere una alta y permanente sospecha por parte del personal clínico y quirúrgico que atiende a este tipo de pacientes. Esto se debe a la sintomatología atípica, la baja incidencia y los diferentes escenarios diagnósticos. La evidencia bibliográfica sugiere la reparación laparoscópica de las hernias de Spiegel en el entorno electivo, favoreciendo menores tasas de morbimortalidad en los pacientes 5. Las contraindicaciones absolutas para este tipo de abordaje no difieren de las de cualquier otra hernia ventral primaria e incluyen la intolerancia al neumoperitoneo por parte del paciente o la incapacidad de acceder con seguridad a la cavidad abdominal. En cuanto a las contraindicaciones relativas, destaca principalmente la falta de recursos en la institución para la realización de abordajes mínimamente invasivos o la falta de experiencia por parte del cirujano, perforación intestinal u obstrucción o resección intestinal anticipada 1.
El caso expuesto representa un hallazgo bastante inusual dentro de las diferentes presentaciones clínicas de la hernia de Spiegel. Esto se debe al hallazgo de presentación obstructiva, que no es muy común entre este tipo de hernias de la pared abdominal. Además, también presentó una colección purulenta adyacente a ésta, además de la edad del paciente, que era mucho más joven que el grupo etario de mayor incidencia de este tipo de defectos de pared.
El manejo es quirúrgico en la mayoría de los casos, por lo que requiere la realización de laparotomía exploratoria debido a la gran distensión de las asas intestinales debido al proceso obstructivo propio del defecto herniario. La gran mayoría de los estudios publicados sugieren evitar incisiones directamente sobre la masa, a menos que el diagnóstico preoperatorio sea muy seguro o sugestivo de hernia de Spiegel 6.
A pesar del advenimiento de las técnicas mínimamente invasivas, todavía se considera que el abordaje abierto presenta varias ventajas, como en el caso de hernias de Spiegel muy grandes o pequeñas, donde se encuentra un mayor deterioro de los músculos de la pared abdominal o pequeños defectos difíciles de detectar por vía laparoscópica, respectivamente 7.
La laparoscopia es un buen enfoque para la cirugía electiva, la cual debe conllevar la colocación de malla de polipropileno, tanto intra como extraperitoneales, ya que algunos estudios no encuentran diferencias entre el uso de una u otra, con tasas de recurrencia bajas, alcanzando aproximadamente el 8 % 7,8.
El abordaje laparoscópico por vía intraperitoneal permite una mejor valoración de la anatomía de la pared abdominal en comparación con los abordajes por vía abierta, que requieren incisiones más grandes para obtener una mejor exploración anatómica de la pared abdominal, especialmente cuando la hernia de Spiegel no es palpable en el examen físico 9.
En conclusión, a pesar de su baja incidencia, la hernia de Spiegel debe ser sospechada por el cirujano al evaluar a un paciente donde confluyan dolor abdominal, signos de obstrucción intestinal a cualquier nivel y masa palpable a nivel de la pared anterior del abdomen. La TAC contrastada sigue siendo el estudio de elección para el diagnóstico preoperatorio. Sin embargo, en ausencia de este, se puede recurrir a métodos mucho más económicos y prácticos, como la ecografía abdominal total y de tejidos blandos de pared abdominal, para obtener una muy buena aproximación diagnóstica y exclusión de otros diagnósticos previa realización del acto quirúrgico correspondiente. En centros con pocos recursos y poca experiencia, se recomienda el abordaje por laparotomía, y en centros especializados, con personal capacitado y pacientes electivos, se recomienda el abordaje laparoscópico más plastia con malla de polipropileno, con una muy baja tasa de reincidencia posteriormente.